Hydrocefalie: “het waterhoofd”
Inleiding
Hydrocefalie, de vorming van een “waterhoofd”, berust op een gestoorde omloop van het hersen- en ruggenmergsvocht (liquor). Om dit te begrijpen, moet men enige kennis hebben van de anatomie van schedel en hersenen en van de vorming en afvloed van de liquor.
De hersenen nemen het grootste gedeelte van de schedelinhoud in beslag. Ze zijn voorzien van talrijke bloedvaten en ze worden omspoeld door liquor, waar ze als het ware in drijven. Liquor is het hersenvocht, dat er normaal uitziet als water. De liquor wordt geproduceerd in holtes in de hersenen, de hersenkamers of ventrikels. We onderscheiden twee zijventrikels, een derde ventrikel (die in het midden ligt) en een vierde ventrikel, gelegen in of onder de kleine hersenen.
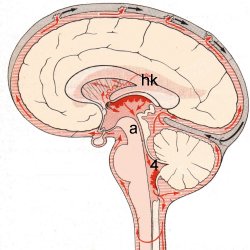
Figuur. Op deze overlangse doorsnede van de hersenen is de circulatie van de liquor schematisch weergegeven. hk = hersenkamers; 4 = 4e ventrikel; a = aquaduct.
De liquor wordt geproduceerd door weefselslierten met een vlokachtig uiterlijk (de plexus choreoïdeus) in de ventrikels. De dagelijkse produktie bedraagt tussen de 400 en 500 ml. Dit gaat ook door als de druk verhoogd is. Het totale volume van de liquor in en rondom de hersenen bedraagt ca. 150 ml. Dit houdt in dat de liquor drie keer op een dag geheel wordt vervangen. De liquor heeft vooral een functie als stootkussen voor de hersenen en verder om een goede biochemische omgeving van de zenuwcellen te waarborgen. De normale druk van de liquor is bij volwassenen ongeveer 15 cm waterdruk (in liggende positie).
Vanuit de zijventrikels stroomt de liquor door twee openingen naar de derde ventrikel. Van hier uit gaat het via een dun kanaaltje, de aquaduct, naar de vierde ventrikel. Via een drietal uitgangen in de vierde ventrikel kan de liquor tenslotte uitstromen naar de ruimtes rond de hersenen en het ruggemerg, tot helemaal onder in de rug. Hier kan de liquor indien nodig worden verkregen door een lumbaalpunctie. Aan de oppervlakte van de hersenen wordt de liquor weer in de bloedbaan opgenomen (geresorbeerd) door kleine uitstulpingen (de arachnoïdale granulaties) die vooral midden bovenop de hersenen zijn gelegen. Er is een voortdurende productie, circulatie en heropname van liquor. Onder normale omstandigheden is er een evenwicht tussen productie en afvoer. Wanneer de liquor niet uit de hersenkamers kan ontsnappen of niet door de bloedbaan kan worden opgenomen ontstaat er stuwing van liquor in de ventrikels, waardoor deze gaan verwijden (hydrocefalie). Hydrocefalie door een te grote productie van liquor komt slechts in zeldzame gevallen voor en wordt hier verder buiten beschouwing gelaten. We zullen alleen de gestoorde afvloed als oorzaak van hydrocefalie verder bekijken.
Hydrocefalie wordt onderverdeeld in:
- afsluitingshydrocefalie: wanneer de doorstroming binnen het systeem van de hersenkamers is afgesloten. Omdat er geen verbinding is tussen de binnenste liquorruimten (de hersenkamers) en de ruimtes rond de hersenen wordt hier ook wel gesproken van een niet communicerende hydrocefalie. Oorzaken van een dergelijke niet communicerende hydrocefalie kunnen zijn: aangeboren vernauwing van de aquaduct, verklevingen na infecties, tumoren in de hersenenholten.
- communicerende hydrocefalie: wanneer de doorstroming wel kan plaatsvinden, maar de opname door de bloedbaan gestoord is. Er is sprake van een gestoorde resorptie, zodat deze vorm ook wel non-resorptief wordt genoemd. Dit ontstaat soms door verklevingen na bepaalde hersenbloedingen, na infecties of door ouderdomsveranderingen.
- Voorts kan hydrocefalie zowel aangeboren als later in het leven verworven zijn.
Diagnose
Er zal aan hydrocefalie gedacht worden, wanneer de patiënt verschijnselen heeft die er op wijzen dat de hersendruk verhoogd is. Zulke verschijnselen hangen af van de leeftijd van de patiënt. Bij een zuigeling zijn de schedelnaden en fontanel nog niet gesloten. Daarom geeft het hoofd mee met de verwijding van de ventrikels. Vaak zien we dan te snelle groei van het hoofd, een gespannen fontanel, uitgezette aderen, prikkelbaarheid, grote ogen (het “zonsondergang”-teken) en soms trekkingen.
Bij oudere kinderen en volwassenen is de schedel gesloten en kan deze niet meer uitzetten. De verhoogde druk als gevolg van het uitzetten van de hersenkamers geeft dan vaak aanleiding tot hoofdpijn, misselijkheid en/of braken, wazig of dubbel zien, lusteloosheid of zelfs sufheid.
Een apart ziektebeeld vormen de verschijnselen die soms bij oudere mensen ontstaan van verwardheid, vergeetachtigheid, incontinentie voor urine en loopstoornissen. Deze verschijnselen lijken soms op die bij dementie.
Onderzoek
Er zijn een aantal onderzoeken die het vermoeden van een hydrocefalie kunnen bevestigen:
- Echo-onderzoek van de schedel. Dit onderzoek, dat op betrouwbare wijze de grootte van de hersenkamers kan weergeven, kan alleen bij kinderen, bij wie de fontanel nog niet gesloten is, worden uitgevoerd.
- Computertomografie (CT). Dit is een onderzoek, waarbij door een draaiende röntgenbuis in samenwerking met een computer plaatjes worden gemaakt, die een doorsnede van de schedel vormen. Afgezien van een (geringe) stralenbelasting is het een onschuldig onderzoek dat zo nodig vele malen herhaald kan worden. Behalve de verwijde kamers kan ook een eventuele oorzaak van de hydrocefalie worden aangetoond. Dit onderzoek dient vooral als controleonderzoek na operaties en wordt gebruikt in spoedeisende situaties, omdat het snel gaat en niet zeer bedreigend/belastend is voor het kind.
- Magneetscan (MRI). Dit onderzoek, dat helemaal onschadelijk is, omdat de beelden met behulp van een magneetveld worden vervaardigd, lijkt veel op de CT, maar toont veel meer bijzonderheden en details. Met bepaalde technieken kan ook de liquorstroom zichtbaar worden gemaakt. De beschikbaarheid van MRI-apparatuur is op dit moment nog minder dan die van de CT, de apparatuur (en daardoor het onderzoek) is ook veel duurder. We zien nu al wel dat de MRI de CT steeds meer verdringt. De MRI wordt gebruikt om alle bijzonderheden over de hydrocephalie boven water te krijgen. Omdat het onderzoek lang duurt en bedreigend is voor het kind (vaak is een rustgevend medicijn of zelfs een narcose nodig om een kind dit onderzoek te laten ondergaan), is dit geen routineonderzoek voor regelmatige controle of bij spoed.
- Cisternografie. Bij dit onderzoek wordt via een ruggenprik een kleine hoeveelheid radio-actief materiaal in de liquor gebracht. Er worden gedurende twee dagen op een aantal verschillende momenten opnames gemaakt. Het onderzoek geeft informatie over de stroming en de opname van de liquor. Dit onderzoek wordt tegenwoordig niet veel meer gebruikt.
Behandeling
De behandeling van hydrocefalie is eigenlijk alleen maar chirurgisch. Deze berust op het omzeilen van de belemmering, door het maken van een rechtstreekse verbinding (een shunt) van de hersenkamers met de buitenwereld (tijdelijk, een z.g. externe drain) of met een andere lichaamsholte (permanent). Het meest gebruikelijk zijn tegenwoordig de afleidingen naar de buikholte (in 95% van de gevallen, dit noemen we de ventriculoperitoneale drain) of naar het hart via een ader in de hals (de ventriculocardiale drain). Tevens kan men bij de afsluitingshydrocephalie de belemmering omzeilen door inwendig een nieuwe verbinding tussen liquorruimtes te creëren (endoscopische 3e ventriculocisternostomie of ETV).
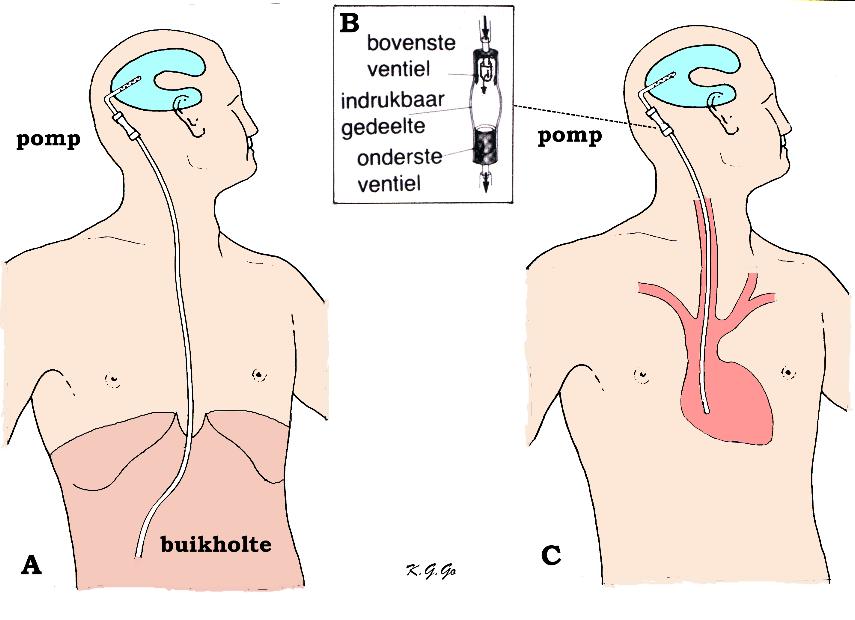
Figuur. Soorten shunts. A: shunt naar de buikholte B: klepsysteem C: shunt naar het hart.
Het inbrengen van een inwendige drainage of shunt vereist het gebruik van materiaal dat door het lichaam wordt aanvaard en dat zeer bestendig is. Zulk materiaal is siliconenrubber, waarvan de meeste shuntsystemen gemaakt zijn. Zo’n shunt bestaat uit een slangetje dat ingebracht wordt in de hersenkamer, een ventiel met een reservoir en een afvoerend slangetje voor buikholte of hart. Het reservoir wordt vaak “pompje” genoemd, maar eigenlijk is het een drukventiel. Er gaat alleen liquor stromen wanneer een bepaalde druk in de hersenkamers wordt overschreden. Binnen bepaalde grenzen kan van tevoren bepaald worden hoe hoog de druk mag worden, en zo zijn er systemen met lage, gemiddelde en hoge druk. Er zijn ook verstelbare kleppen. De keuze van het systeem hangt van een groot aantal factoren af, zoals leeftijd, oorzaak van de hydrocefalie, bevindingen bij CT of MRI en van de voorkeur en ervaring van de neurochirurg

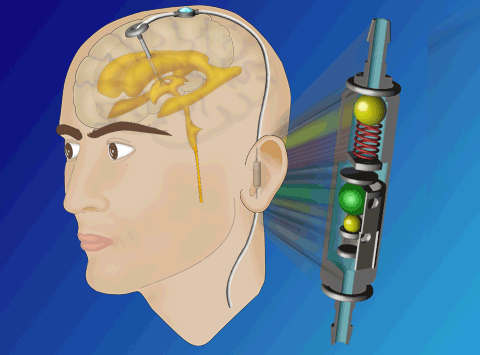
Figuur. Voorbeeld van een shuntsysteem. 1. catheter die in de hersenkamer ligt ,2. het eigenlijke ventiel, 3. catheter die in de buikholte ligt. Rechts: Paedi-Gav klep.
De operatie zelf is een betrekkelijk eenvoudige ingreep, maar mag daarom nog niet worden onderschat. In de schedel wordt achter het oor of verder naar voren een klein gaatje geboord. Via dit gaatje wordt het slangetje in de hersenkamer ingebracht. Bij een verwijd ventrikelsysteem is dat eenvoudig, maar als de ventrikels niet zo wijd zijn kan het moeilijk zijn om het slangetje in de goede positie te krijgen. Moderne hulpmiddelen daarbij zijn een endoscoop (kijkbuis) of positiebepaling met behulp van CT of MRI z.g. neuronavigatie. Als gekozen wordt voor een afleiding naar het hart, dan gaat dat via een ader onder de rechter kaakhoek. Deze wordt geopend en het slangetje wordt onder Röntgencontrole tot in de rechter boezem opgevoerd. Voor een buikafleiding wordt een kleine opening in de buikwand gemaakt, via welke het slangetje dan in de vrije buikholte wordt opgeschoven. Het vocht wordt door het buikvlies opgenomen. Het “tunnelen”van het systeem onder de huid gaat via een paar tussensneetjes.
De voelbare verdikking in het systeem (het eigenlijke ventiel of “pompje”) geeft de behandelend chirurg de mogelijkheid de functie van het systeem te testen. Normaal kan het “pompje” worden ingedrukt en komt het vlot weer op. Wanneer dit niet zo is, kan dit wijzen op een onvoldoende functie van het systeem, al hoeft dit niet altijd.
Het zelf “testen” van het systeem, waarbij het pompje herhaaldelijk wordt ingedrukt door de patiënt, wordt door ons afgeraden.
Patiënten met een shunt blijven in principe onder controle zo lang als de shunt functioneert. Soms komt het voor, dat de oorzaak van de hydrocefalie verdwijnt, de patiënt is “er overheen gegroeid”, zodat de shunt niet meer in werking treedt. We spreken dan van een gecompenseerde hydrocefalie. Een dergelijke situatie kan op zijn beurt wel weer eens ontsporen: de patiënt is dan opeens wel weer van de shunt afhankelijk. Patiënten met een “pompje” kunnen een volstrekt normaal leven leiden en zijn door de shunt alleen in geen enkel opzicht beperkt. Bij bijzondere sporten als b.v. diepzeeduiken moet wel een ter zake deskundig arts worden geraadpleegd.
Derde ventriculocisternostomie (ETV)
Een betrekkelijk nieuwe techniek is die, waarbij met een endoscoop (een z.g. kijkoperatie) de bodem van de derde ventrikel wordt benaderd. Deze techniek werd als eerste in Nederland vanaf 1991 in Nijmegen toegepast en inmiddels werden er meer dan 500 van deze ingrepen in Nijmegen verricht. Het NCCN is internationaal bekend als een van de centra met de meeste expertise op dit gebied wereldwijd met diverse wetenschappelijk publicaties over deze chirurgische techniek als resultaat.
De bodem van de 3e ventrikel is maar heel dun en vooral bij het bestaan van hydrocefalie uitgespannen en bijna doorschijnend. Deze bodem kan zonder veel risico worden doorgeprikt, waarbij dan een verbinding ontstaat tussen de hersenkamers en de ruimte rond de hersenen. De aquaduct (het buisje tussen derde en vierde ventrikel) is als het ware omzeild. Deze ingreep komt dan ook vooral in aanmerking bij een vernauwing van de aquaduct en andere oorzaken van een afsluitingshydrocephalie. Door deze ingreep kan het plaatsen van een drain overbodig worden gemaakt. Het succespercentage van de 3e ventriculocisternostomie is afhankelijk van de onderliggende oorzaak van de hydrocefalie. Daarom zal de neurochirurg eerst analyseren, wat precies de onderliggende oorzaak is van de hydrocefalie van uw kind, voordat hij u een voorstel zal doen met betrekking tot de behandeling middels drain of middels 3e ventriculocisternostomie.
Complicaties
Het inbrengen van een shunt neemt niet, zoals bij veel andere chirurgische behandelingen, de oorzaak van de hydrocefalie weg. Er wordt alleen een oplossing gemaakt voor afvoer van hersenvocht dat anders niet weg kan stromen. Er kunnen zich daarbij problemen voordoen, die een nieuwe operatie aan de shunt (een z.g. revisie-operatie) noodzakelijk maken.
De meest gebruikelijke complicatie is verstopping van het systeem. Dit kan overal in het systeem optreden. Er kan in de hersenkamer weefsel van de plexus choreoïdeus in het slangetje terechtkomen. Ook kunnen door te sterke drainage de hersenkamers samenvallen, waardoor de punt van de catheter tegen de wand van de hersenkamer komt te liggen. De slangetjes kunnen losraken, afknikken, lussen vormen of in littekenweefsel terechtkomen. Door de groei kan bij kinderen de positie van een van de uiteinden veranderen. Kinderen, die een drain hebben gekregen, worden vervolgens in hun leven nog gemiddeld 2 tot 3 keer geopereerd aan de drain, waarbij dit overigens kan variëren van 0 tot 50 keer. Ongeveer 1/3 van de kinderen wordt al binnen een jaar opnieuw aan de drain geopereerd. Bij volwassenen is de frequentie van problematiek met de drain doorgaans geringer en vinden er minder revisie operaties plaats.
Een geduchte complicatie is de infectie, die kan leiden tot een hersenvliesontsteking. Een shuntsysteem is een vreemd lichaam, waarop bacteriën zich kunnen gaan vastzetten. Het geven van antibiotica helpt dan meestal niet meer. Het verwijderen van het systeem is dan de enige oplossing. De periode tot het plaatsen van een nieuwe shunt moet soms worden overbrugd door een slangetje naar buiten, een externe drain. Dit risico bedraagt ca. 5-10%.
Ten slotte kan door hevelwerking te veel liquor aflopen via het systeem. Men noemt dit overdrainage. Dit kan klachten geven, al is dat niet altijd zo. Bij zeer grote ventrikels en overdrainage bestaat het risico van een bloeduitstorting tussen hersenen en hersenvliezen, een subduraal hematoom.
Alle bovengenoemde complicaties maken de geregelde controle van de patiënt met de shunt noodzakelijk. In Nijmegen maken we daarom bij 6, 12 en 24 maanden na aanleggen van de drain routinematig een CT-scan controle bij kinderen, terwijl dit bij volwassenen minder frquent plaatsvindt.
De risico’s van de 3e ventriculocisternostomie (ook wel ETV genoemd) zijn iets anders van aard. De ingreep zelf brengt wat grotere risico’s met zich mee dan het plaatsen van een drain. Echter, dit wordt ruimschoots goed gemaakt doordat de latere risico’s van drainverstopping niet meer bestaan. Het infectierisico is bij deze ingreep duidelijk lager en dus vrij gering. Men kan echter direct letsel aan de hersenen toebrengen met geheugenproblemen, uitvalsverschijnselen en hormonale stoornissen als gevolg. In het ernstigste geval kan men een ernstige bloeding veroorzaken. Inmiddels is wel uit grotere series bekent, dat dit soort ernstige complicaties slechts zelden voorkomen. Doordat er bij een succesvolle ETV slechts zelden nog latere operaties noodzakelijk zijn, is de totale kans op een complicatie na ETV mogelijk toch kleiner dan bij een drain. Een recent opgestart internationaal onderzoek, waarbij de drain en de ETV met elkaar vergeleken worden, moet hierover opheldering geven.
Shuntdysfunctie
De verschijnselen van een niet goed werkende shunt zijn dezelfde als die van hydrocefalie zonder shunt. Het ontstaan kan langzaam maar soms ook heel snel zijn. Vlug ingrijpen is dan geboden, waarbij de shunt of een deel daarvan wordt gereviseerd. Als de oorzaak onduidelijk is kan ook wel eens tijdelijk een externe drainage worden aangelegd.
Niet alle klachten zijn bij een patiënt met een shunt altijd aan de shunt of een onvoldoende werking daarvan te wijten. Er kan ook iets anders aan de hand zijn, zoals b.v. een griep of een verkoudheid. Toch maakt men zich natuurlijk snel bezorgd, en in geval van twijfel is het altijd raadzaam uw arts te raadplegen.
De opname voor de operatie bij kinderen
Op de dag van de opname op de afdeling Q2c zult u een intakegesprek krijgen met een verpleegkundige en vervolgens zal uw kind nog eens onderzocht worden door de zaalarts. Daarnaast vindt een bloedafname plaats. Aan het einde van de middag komt de anesthesist, die de narcose zal gaan doen, bij u voorbij en ook nog enige vragen stellen. De avond voor de operatie en de ochtend voor de operatie, wordt bij uw kind de haren gewassen met Betadine-shampoo. Dit helpt het infectierisico bij de operatie te beperken. Meestal zal uw kind reeds vroeg in de ochtend naar de operatiekamer gaan en tot aan de operatiekamer kunt u uw kind begeleiden. Na de operatie wordt u in principe door de kinderneurochirurg gebeld om te vertellen hoe de operatie is gegaan en wanneer u uw kind weer terug kunt verwachten.
Op de afdeling komt uw kind vervolgens aan de monitor om het te bewaken, in ieder geval tot de volgende dag. De dag na de operatie mag het kind opstaan of op de arm genomen worden. In de dagen er op zal nog een nieuwe CT-scan van het hoofd gemaakt worden, ter controle van de operatie, alhoewel hiervan soms afgezien kan worden. Meestal kan uw kind op de 3e tot 5e dag na de operatie mee naar huis. Eventuele pijnstilling gebeurt met paracetamol. Thuis aangekomen zijn er geen specifieke voorzorgsmaatregelen te nemen en mag uw kind zich weer normaal gedragen.
Nazorg en controles
Het moge duidelijk zijn, dat bij een dergelijk complex ziektebeeld goede controles aangewezen zijn, om problemen met een drain of het onvoldoende functioneren van een ETV tijdig op te kunnen sporen. Na ontslag uit het ziekenhuis zal uw kind na 6 weken op de kinderneurochirurgische polikliniek ter controle gezien worden. Vervolgens wordt er na 6 maanden, 12 maanden en twee jaar na het aanleggen van een drain een CT-controle vervaardigd en uw kind opnieuw onderzocht. Hierbij wordt vooral gekeken of de drain het goed doet. Na een ETV zal éénmalig een MRI vervaardigd worden, en alleen indien daar voldoende reden voor is bij lichamelijk onderzoek zullen er meer scans gemaakt worden. Daarnaast zal uw kind op gezette tijden ook door de kinderarts/kinderneuroloog gecontroleerd worden, om de ontwikkeling van uw kind in de gaten te kunnen houden. In de loop van de jaren nemen de controles wel af en kunnen we steeds meer af gaan op de beoordeling van het kind door de ouders, zodat het kind dan alleen nog bij klachten bij de neurochirurg zal komen. Bij een volwassene zal meestal alleen een controle plaatsvinden, indien er nieuwe klachten optreden. Voorzorgscontroles hebben bij volwassenen doorgaans geen zin.
Hydrocephalus kan in vele gedaanten optreden. Sommige kinderen hebben een compleet normale ontwikkeling, met normale intelligentie en normale motorische vaardigheden, terwijl andere kinderen ernstig lichamelijk of geestelijk gehandicapt kunnen zijn. In principe zal echter het hebben van een drain of het anderszins geopereerd zijn (ETV) geen beperkingen met zich meebrengen. Ook met een drain mag een kind en een volwassene sporten en alles doen, wat anderen ook doen. U hoeft geen extra aandacht te besteden aan de wondjes of de tastbare drain. Reizen is geen belemmering. Wel dient u altijd attent te blijven op de mogelijke symptomen van een hydrocephalus, zoals ze hierboven aan de orde kwamen.
Bij zorgen of twijfel over de functie van de drain van uw kind of over de ontwikkeling van de hydrocephalus, kunt u altijd een afspraak maken bij de kinderneurochirurg. Indien de klachten kort bestaan en er gerede zorg is voor een drainverstopping, kunt u altijd direct telefonisch de dienstdoende neurochirurg van het UMC St. Radboud bellen (024-3611111, vragen naar de dienstdoende neurochirurg). In niet acute situaties en bij twijfel, of niet iets anders kan spelen (griep, buiklachten etc.) kunt u ook eerst uw huisarts raadplegen.
Tenslotte
Met het bovenstaande hebben we getracht U iets meer te laten begrijpen van stoornissen, die het plaatsen van een “pompje” noodzakelijk maken. Stoornissen van de hersenvochtcirculatie blijven een ingewikkeld probleem, en het is daarom mogelijk dat U in deze uitleg Uw eigen situatie niet hebt kunnen terugvinden. Aarzel niet Uw arts om nadere uitleg te vragen.
Extra informatie:
- Kijk hier als u zich afvraagt of uw aandoening of behandeling consequenties heeft voor het uitoefenen van uw werk.
- www.miethke.com : de fabrikant van het shuntsysteem, dat in Nijmegen gebruikt wordt.
- www.bosk.nl : Vereniging van motorisch gehandicapten en hun ouders.
- www.ronaldmcdonald.nl :Een Ronald McDonald Huis biedt ‘een thuis ver van huis’ aan ouders van ernstig zieke kinderen, vlakbij het ziekenhuis. In een Huis kunnen de ouders koken, eten, slapen en televisie kijken. Net als thuis.
Datum laatste revisie van deze tekst: maart 2020.
Bron: Deze tekst is grotendeels ontleend aan de website van de Nederlandse Vereniging van Neurochirurgen en aangepast aan de Nijmeegse situatie door Dr E.J. van Lindert